L'unica intelligenza artificiale addestrata sulla medicina legale italiana.
Creato per
Medici
Cosa scrivere in cartella e come agire in corsia, prima che diventi processo.
Avvocati
Trova la sentenza giusta, quantifica il danno, contesta la perizia avversaria.
Periti (CTU/CTP)
Struttura la relazione, verifica ogni norma, consegna una perizia inattaccabile.
MedLexa vs Altre Intelligenze Artificiali
Prezzi Trasparenti, Nessun Costo Nascosto
Prova gratuita di 7 giorni con il piano Starter. Annulla quando vuoi, nessun vincolo.
Starter
Per medici e professionisti sanitari che necessitano supporto in ambito medico-legale
- Accesso database completo
- Chat con assistente AI
Risposte immediate e citate
- Citazioni normative
Riferimenti a leggi, codici, sentenze cassazione
- Supporto via email
- 800.000 token/mese
Pro
Per professionisti medico-legali e avvocati che richiedono analisi approfondite e caricamento documenti
- Accesso database completo
- Chat con assistente AI
Risposte immediate e citate
- Citazioni normative
Riferimenti a leggi, codici, sentenze cassazione
- Modello AI avanzato
- Upload PDF fino a 25MB
Carica referti, cartelle, perizie
- Analisi documenti clinici
- Assistenza prioritaria
- 3.000.000 token/mese
Ultra
Per studi e professionisti con alto volume di perizie e necessità di analisi automatica
- Accesso database completo
- Chat con assistente AI
Risposte immediate e citate
- Citazioni normative
Riferimenti a leggi, codici, sentenze cassazione
- Modello AI avanzato
- Modalità Ragionamento Esteso
- Upload PDF fino a 25MB
Carica referti, cartelle, perizie
- Analisi documenti clinici
- Analisi Perizia Pro
Segnalazioni errori, strategie difensive, domande per controparte
- Onboarding personalizzato
Sessione 1-to-1 con il team
- Assistenza prioritaria
- 8.700.000 token/mese
Confronto Dettagliato Funzionalità
| Funzionalità | Starter | Pro | Ultra |
|---|---|---|---|
| Accesso database completo | ✓ | ✓ | ✓ |
| Chat con assistente AI | ✓ | ✓ | ✓ |
| Citazioni normative | ✓ | ✓ | ✓ |
| Modello AI avanzato | ✗ | ✓ | ✓ |
| Modalità Ragionamento Esteso | ✗ | ✗ | ✓ |
| Upload PDF (fino a 25MB) | ✗ | ✓ | ✓ |
| Analisi documenti clinici | ✗ | ✓ | ✓ |
| Analisi Perizia Pro | ✗ | ✗ | ✓ |
| Onboarding personalizzato | ✗ | ✗ | ✓ |
| Token al mese | 800K | 3M | 8.7M |
| Assistenza | ✓ | Prioritaria | Prioritaria |
AI Chat Specializzata in Medicina Legale
Risposte immediate con citazioni verificate da normative e giurisprudenza italiana
Chat
StarterIl tuo assistente medico-legale AI
Paziente in fin di vita, familiari chiedono sospensione idratazione. Cosa dice la legge? Cosa devo documentare?
Sospensione dell'Idratazione in Paziente Terminale: Quadro Normativo e Documentazione
Risposta in breve
La L. 219/2017 consente la sospensione dell'idratazione artificiale se il paziente è in grado di esprimere consenso informato. Se il paziente è incapace, la decisione richiede: (1) accertamento della terminalità e irreversibilità; (2) coinvolgimento del tutore/rappresentante legale; (3) valutazione collegiale dell'équipe; (4) documentazione dettagliata in cartella clinica. La sospensione NON è automatica su richiesta dei familiari: il medico conserva autonomia decisionale e può ricorrere all'obiezione di coscienza.
COSA DICE LA LEGGE: QUADRO NORMATIVO
L. 219/2017 — Consenso Informato e Cure Palliative
Art. 1 co. 5 — Diritto di rifiuto
Secondo la normativa vigente, ogni persona capace di agire ha il diritto di rifiutare o interrompere qualsiasi trattamento sanitario, ancorché necessario alla propria sopravvivenza, comprendendo espressamente nella relativa nozione anche i trattamenti di idratazione e nutrizione artificiale. Il medico è tenuto a rispettare la volontà espressa dal paziente di rifiutare il trattamento sanitario o di rinunciare al medesimo, rimanendo, in conseguenza di ciò, esente da responsabilità civile o penale.
Art. 2 co. 1 — Terapia del dolore e cure palliative
Il medico, avvalendosi di mezzi appropriati allo stato del paziente, deve adoperarsi per alleviarne le sofferenze, anche in caso di rifiuto o di revoca del consenso al trattamento sanitario. A tal fine, è sempre garantita un'appropriata terapia del dolore, con il coinvolgimento del medico di medicina generale e l'erogazione delle cure palliative di cui alla L. 15 marzo 2010, n. 38.
Art. 2 co. 2 — Sedazione palliativa profonda
Nei casi del paziente con prognosi infausta a breve termine o di imminenza di morte, il medico deve astenersi da ogni ostinazione irragionevole nella somministrazione delle cure e dal ricorso a trattamenti inutili o sproporzionati. In presenza di sofferenze refrattarie ai trattamenti sanitari, il medico può ricorrere alla sedazione palliativa profonda continua in associazione con la terapia del dolore, con il consenso del paziente.
Art. 2 co. 3 — Documentazione obbligatoria
Il ricorso alla sedazione palliativa profonda continua o il rifiuto della stessa sono motivati e sono annotati nella cartella clinica e nel fascicolo sanitario elettronico.
L. 38/2010 — Cure Palliative e Terapia del Dolore
La legge definisce le cure palliative come "l'insieme degli interventi terapeutici, diagnostici e assistenziali, rivolti sia alla persona malata sia al suo nucleo familiare, finalizzati alla cura attiva e totale dei pazienti" in fase terminale, ossia dei pazienti "la cui malattia di base, caratterizzata da un'inarrestabile evoluzione e da una prognosi infausta, non risponde più a trattamenti specifici".
SCENARIO: PAZIENTE INCAPACE (CASO PIÙ FREQUENTE)
Quando il paziente NON può esprimere consenso
Se il paziente è in stato di incapacità (coma, perdita di coscienza, demenza avanzata), la decisione di sospensione dell'idratazione artificiale richiede un percorso procedurale complesso:
1. Accertamento della condizione clinica
- Diagnosi certa di terminalità e irreversibilità
- Prognosi infausta a breve termine o imminenza di morte
- Assenza di prospettive di regressione della patologia
- Valutazione della proporzionalità del trattamento rispetto agli obiettivi di cura
2. Coinvolgimento del rappresentante legale
Secondo la giurisprudenza consolidata (Corte d'Appello di Milano, 31 dicembre 1999), il tutore nominato dal giudice ha la cura della persona e, nell'interesse del soggetto, è legittimato a esprimere o a rifiutare il consenso al trattamento terapeutico.
IMPORTANTE: Il tutore NON ha autonomia decisionale assoluta. La sua funzione è quella di ricostruire la volontà presunta del paziente, muovendo dalla sua volontà espressa prima di cadere in incapacità e tenendo conto dei valori e delle convinzioni propri della persona.
3. Valutazione collegiale dell'équipe
Le decisioni di limitazione o interruzione dei trattamenti NON devono essere demandate a una singola figura professionale, ma devono rappresentare il risultato di una valutazione collegiale del team medico-assistenziale.
4. Autonomia decisionale del medico
Il medico conserva piena autonomia decisionale. Può:
- Accogliere la richiesta del tutore se ritiene clinicamente appropriata
- Rifiutare la richiesta se ritiene che il trattamento rimanga proporzionato
- Ricorrere all'obiezione di coscienza (art. 16 Codice Deontologico Medico)
COSA DOCUMENTARE IN CARTELLA CLINICA
Documentazione obbligatoria (CHECKLIST COMPLETA)
1. Valutazione clinica iniziale
Data e ora della valutazione
- Diagnosi principale e diagnosi correlate
- Prognosi: infausta a breve termine / imminenza di morte
- Stato di coscienza del paziente (GCS se applicabile)
- Capacità del paziente di esprimere consenso: SÌ / NO
- Se NO: motivo dell'incapacità (coma, demenza, sedazione, altro)
- Valutazione della reversibilità della condizione
- Prospettive di regressione della patologia: assenti / presenti
2. Anamnesi della volontà del paziente
- Dichiarazioni anticipate di trattamento (DAT) presenti: SÌ / NO
Se SÌ: data, contenuto, firma del paziente, sottoscrizione medico di medicina generale
- Conversazioni precedenti con il paziente su fine vita: SÌ / NO
Se SÌ: data, contenuto, testimoni presenti
- Valori e convinzioni del paziente sulla qualità della vita
- Preferenze espresse in merito a idratazione/nutrizione artificiale
- Volontà presunta ricostruita dal tutore/familiari
3. Identificazione del rappresentante legale
- Nome e cognome del tutore / rappresentante legale
- Tipo di rappresentanza: tutore giudiziale / amministratore di sostegno / altro
- Data della nomina / provvedimento del giudice
- Dichiarazione del rappresentante sulla volontà presunta del paziente
- Data della comunicazione della richiesta di sospensione
4. Valutazione della proporzionalità del trattamento
- Benefici attesi dalla prosecuzione dell'idratazione artificiale
- Rischi e complicanze della prosecuzione (aspirazione, infezioni, altro)
- Sofferenze associate al trattamento
- Sofferenze associate alla sospensione (prevedibili)
- Conclusione: trattamento proporzionato / sproporzionato
5. Valutazione collegiale dell'équipe
Data della riunione collegiale: ___________
Partecipanti:
- Medico curante (nome, firma)
- Medico specialista (se presente): ___________
- Infermiere responsabile: ___________
- Psicologo / assistente sociale (se coinvolti): ___________
- Medico di medicina generale (se contattato): ___________
Discussione:
- Presentazione del caso clinico
- Valutazione della terminalità e irreversibilità
- Discussione della richiesta del tutore
- Considerazione di alternative (cure palliative, sedazione palliativa)
- Consenso sulla decisione: UNANIME / MAGGIORANZA / DISSENSO
Decisione collegiale:
Accoglimento della richiesta di sospensione
Rifiuto della richiesta
Rinvio per ulteriore valutazione
Motivazione della decisione: ___________
6. Comunicazione al paziente (se capace) e al tutore
Data della comunicazione: ___________
Modalità: colloquio in presenza / videochiamata / altro
Partecipanti: medico, paziente/tutore, familiari (se presenti)
Contenuto della comunicazione:
- Spiegazione della diagnosi e della prognosi
- Illustrazione dei benefici e dei rischi della prosecuzione
- Illustrazione dei benefici e dei rischi della sospensione
- Descrizione delle cure palliative e della sedazione palliativa
- Risposta alle domande del paziente/tutore
- Consenso informato acquisito: SÌ / NO
Firma del paziente/tutore: ___________
Firma del medico: ___________
7. Consenso informato scritto
CONSENSO INFORMATO PER SOSPENSIONE DELL'IDRATAZIONE ARTIFICIALE
Io sottoscritto/a _____________ (tutore/rappresentante legale del paziente)
dichiaro di aver ricevuto informazioni complete e comprensibili in merito a:
- Diagnosi e prognosi del paziente
- Benefici e rischi della prosecuzione dell'idratazione artificiale
- Benefici e rischi della sospensione
- Cure palliative e sedazione palliativa disponibili
- Diritto di revocare il consenso in qualsiasi momento
Esprimo il mio consenso alla sospensione dell'idratazione artificiale
sulla base della volontà presunta del paziente e dei suoi valori.
Data: ___________
Firma del tutore/rappresentante: ___________
Firma del medico: ___________
Testimoni (se presenti): ___________
8. Annotazione della decisione finale
Data e ora della sospensione: ___________
Medico che ha eseguito la sospensione: ___________
Modalità di sospensione (graduale / immediata): ___________
Terapia del dolore prescritta: ___________
Sedazione palliativa prescritta: ___________
Monitoraggio previsto: ___________
Contatti con familiari: ___________
9. Monitoraggio post-sospensione
Data e ora del controllo: ___________
Stato del paziente:
- Segni di sofferenza: SÌ / NO
- Tipo di sofferenza (dolore, dispnea, agitazione, altro): ___________
- Efficacia della terapia del dolore: ___________
- Necessità di sedazione palliativa: SÌ / NO
Azioni intraprese: ___________
Comunicazione ai familiari: ___________
Firma del medico: ___________
PROFILI DI RESPONSABILITÀ
Civile
- Responsabilità della struttura (art. 7 co. 1 L. 24/2017): contrattuale ex art. 1218 c. c.
- Responsabilità del medico (art. 7 co. 3 L. 24/2017): extracontrattuale ex art. 2043 c. c.
- Fondamento: violazione dell'obbligo di acquisire consenso informato valido; mancata documentazione della valutazione collegiale; omissione di cure palliative
- Danno risarcibile: danno biologico (sofferenza del paziente), danno non patrimoniale (violazione dell'autodeterminazione), lucro cessante (spese mediche aggiuntive)
Penale
- Fattispecie: art. 589 c. p. (omicidio colposo) se la sospensione è effettuata senza consenso valido o senza adeguata valutazione clinica
- Fattispecie: art. 590 c. p. (lesioni colpose) se la sospensione causa sofferenze non adeguatamente gestite
- Scriminante: consenso informato valido + valutazione collegiale + documentazione completa + cure palliative appropriate
- Elemento soggettivo: colpa (negligenza, imprudenza, imperizia)
Disciplinare
- Violazione del Codice Deontologico Medico (artt. 16, 17, 37, 39)
- Violazione dell'obbligo di documentazione (art. 16 Codice Deontologico)
- Violazione dell'obbligo di acquisire consenso informato (art. 35 Codice Deontologico)
RED FLAGS (SITUAZIONI A RISCHIO)
- Sospensione su richiesta dei familiari SENZA coinvolgimento del paziente (se capace) e SENZA valutazione collegiale
- Assenza di documentazione della volontà presunta del paziente — il tutore non ha ricostruito i valori e le convinzioni del paziente
- Mancanza di valutazione collegiale — decisione presa da un singolo medico
- Omissione di cure palliative e sedazione palliativa — il paziente soffre dopo la sospensione
- Documentazione lacunosa — non è chiaro il motivo della sospensione, chi ha deciso, su quale base clinica
- Assenza di consenso scritto — il tutore non ha sottoscritto un modulo di consenso informato
- Mancata comunicazione ai familiari — i familiari non sono stati informati della decisione e del monitoraggio successivo
ERRORI DA EVITARE
- Confondere il diritto di rifiuto con l'obbligo di sospensione — il medico NON è obbligato a sospendere solo perché i familiari lo chiedono. Conserva autonomia decisionale e può rifiutare se ritiene il trattamento ancora proporzionato.
- Omettere la valutazione collegiale — la decisione deve essere collegiale, non individuale. Documentare la riunione dell'équipe è obbligatorio.
- Non documentare la volontà presunta del paziente — se il paziente è incapace, il medico DEVE ricostruire la sua volontà sulla base di dichiarazioni precedenti, valori e convinzioni. Non basta la richiesta del tutore.
- Sospendere senza cure palliative adeguate — la sospensione dell'idratazione artificiale può causare sofferenze (sete, secchezza delle mucose, agitazione). Queste sofferenze DEVONO essere gestite con terapia del dolore e sedazione palliativa.
APPROFONDIMENTI DISPONIBILI
Vuoi approfondire:
- "Come acquisire il consenso informato valido in pazienti incapaci?"
- "Quali sono i criteri clinici per accertare la terminalità e l'irreversibilità?"
- "Come gestire il dissenso all'interno dell'équipe sulla sospensione?"
- "Quali sono i diritti e i doveri del tutore nella decisione di fine vita?"
Disclaimer: Il presente materiale ha finalità informative e di ricerca. Non costituisce consulenza medico-legale. Per questioni specifiche relative al vostro caso, rivolgersi a specialisti qualificati (medico legale, avvocato, ordine professionale).
Upload e Analisi Documenti
Carica cartelle cliniche, referti e perizie (PDF fino a 25MB) per analisi AI
Chat
ProIl tuo assistente medico-legale AI
Come si chiama il paziente deceduto?
Identificazione del Paziente Deceduto
Dall'analisi della documentazione fornita, il paziente deceduto è identificato come:
Marco Ferretti
Elementi Rilevanti dal Caso Clinico
Condizione Patologica:
- Affetto da patologia neurologica progressiva (presumibilmente degenerativa)
- Compromissione della motilità con conseguente rischio di cadute
- Fratture costali conseguenti a caduta
- Stipsi cronica da paralisi progressiva della muscolatura intestinale
Gestione Clinica:
- Seguito dal Dr. Martinelli
- Ricovero presso reparto Hospice
- Successiva dimissione con assistenza domiciliare
- Fornitura di letto ortopedico ospedaliero
Terapia Farmacologica:
- Cerotti di Fentanil (terapia antalgica) con incremento progressivo del dosaggio fino a sostituzione quasi giornaliera
- Dilatrend (carvedilolo) per problematiche cardiologiche
- Equilibrio terapeutico critico: riduzione del dosaggio avrebbe causato sofferenza e scompenso cardiaco; incremento eccessivo avrebbe determinato arresto respiratorio per overdose
Causa del Decesso: Arresto respiratorio
Le informazioni hanno finalità informative e di ricerca. Per l'applicazione a casi specifici rivolgersi a professionisti qualificati.
Ragionamento Profondo per Casi Complessi
Il piano Ultra analizza questioni medico-legali con ragionamento approfondito e citazioni puntuali
Chat
Ultra — Ragionamento ProfondoIl tuo assistente medico-legale AI
Errore diagnostico in équipe: radiologo compie errore nel referto, ortopedico non verifica e opera. Chi risponde e in che misura?
SINTESI OPERATIVA
La fattispecie configura un'ipotesi di cooperazione multidisciplinare diacronica con potenziale responsabilità concorrente di radiologo e ortopedico, la cui ripartizione dipende da un unico discrimine: se l'errore diagnostico radiologico fosse "evidente e non settoriale" — rilevabile con le comuni conoscenze scientifiche del professionista medio — oppure "settoriale", cioè percepibile solo attraverso competenze specialistiche proprie della radiologia. Da tale distinzione discende l'operatività o meno del principio di affidamento in capo all'ortopedico, con conseguenze radicalmente diverse sul piano della responsabilità.
PROCEDURA OPERATIVA
Nella ricostruzione medico-legale del caso occorre compiere i seguenti passaggi nell'ordine indicato.
1. Analisi del referto radiologico
Verificare il contenuto del referto: quale diagnosi è stata formulata, quali reperti sono stati descritti e quali omessi. L'errore consiste in un'erronea interpretazione di reperti visibili (falso negativo o falso positivo) oppure in una valutazione di merito su reperti di difficile lettura?
2. Classificazione dell'errore: settoriale o non settoriale
Questo è il passaggio cruciale ai fini dell'imputazione. La giurisprudenza della Suprema Corte (Cass. Civ. Sez. III, n. 26307/2019) ha chiarito che nell'ambito della cooperazione multidisciplinare tra radiologi e chirurghi "l'obbligo di controllo dell'errore altrui è esigibile se quest'ultimo è evidente e non settoriale, tale da essere rilevabile con l'ausilio delle comuni conoscenze scientifiche del professionista medio." Pertanto:
- Se l'errore del radiologo richiedeva per essere individuato competenze specialistiche proprie della radiologia muscoloscheletrica (ad esempio, la distinzione tra lesioni cartilaginee borderline, la valutazione di sequenze RM avanzate, l'interpretazione di artefatti) → errore settoriale → il principio di affidamento opera pienamente in favore dell'ortopedico.
- Se l'errore era macroscopico e percepibile anche da un ortopedico nell'esercizio ordinario della propria attività (ad esempio, una frattura composta visibile su una radiografia standard, un'alterazione morfologica palese) → errore non settoriale → il principio di affidamento viene meno e l'ortopedico risponde per non averlo rilevato.
3. Valutazione della condotta dell'ortopedico
Indipendentemente dalla classificazione dell'errore radiologico, occorre accertare:
- L'ortopedico ha eseguito un'anamnesi e un esame obiettivo completi prima dell'intervento?
- L'indicazione chirurgica si fondava esclusivamente sul referto radiologico oppure era supportata dalla correlazione clinica?
- Vi era una coerenza o una dissonanza tra il quadro clinico riferito dal paziente e l'indicazione chirurgica che emergeva dal referto?
- L'ortopedico ha personalmente visionato le immagini diagnostiche oppure si è limitato a recepire il referto senza valutazione autonoma delle immagini?
Su quest'ultimo punto, la giurisprudenza ha progressivamente affermato che il chirurgo non può limitarsi a recepire acriticamente il referto altrui quando dispone degli strumenti per una verifica, ancorché non specialistica: ha il dovere di integrare i dati diagnostici con la propria valutazione clinica.
4. Ricostruzione del nesso causale
Identificare la sequenza causale: l'errore diagnostico del radiologo ha determinato un'indicazione chirurgica erronea; l'ortopedico, non verificando, ha eseguito un intervento privo di indicazione corretta o tecnicamente inappropriato rispetto alla reale patologia. Occorre stabilire se, con la corretta diagnosi radiologica, l'intervento non sarebbe stato eseguito (o sarebbe stato diversamente pianificato) e se il danno al paziente è causalmente riconducibile a tale catena.
PROFILI DI RESPONSABILITÀ
Responsabilità del radiologo
Responsabilità civile: Il radiologo risponde in via contrattuale ex artt. 1218 e 1228 c.c. verso la struttura sanitaria e in via extracontrattuale ex art. 2043 c.c. verso il paziente, ai sensi dell'art. 7, commi 1 e 3, L. 24/2017 (Gelli-Bianco). L'errore diagnostico configura inadempimento dell'obbligazione di diligenza qualificata ex art. 1176, comma 2, c.c., parametrata allo standard dello specialista in radiologia con esperienza nel settore muscoloscheletrico. Il radiologo risponde per l'intero danno in via solidale con l'ortopedico ex art. 2055 c.c., salvo il diritto di regresso nella misura del proprio contributo causale.
Se l'errore consiste in imperizia — ovvero nella scorretta applicazione delle regole tecniche della radiologia diagnostica — è applicabile, in sede civile, l'art. 2236 c.c.: qualora il caso presentasse problemi tecnici di speciale difficoltà, la responsabilità del radiologo sarebbe limitata al dolo e alla colpa grave quanto alla componente di imperizia. Tuttavia, se si trattava di lettura di immagini ordinaria per lo specialista del settore, l'art. 2236 c.c. non trova applicazione e la responsabilità sussiste per qualsiasi grado di colpa.
Responsabilità penale: L'errore diagnostico del radiologo può integrare, sul piano soggettivo, imperizia, negligenza o imprudenza ex art. 43 c.p. Se dal danno sono derivate lesioni gravi ex art. 583 c.p. (incapacità per oltre 40 giorni o indebolimento permanente di un organo) o la morte del paziente, si applicano rispettivamente gli artt. 590 e 589 c.p. In sede penale, il radiologo potrà invocare l'art. 590-sexies c.p. (Gelli-Bianco) solo se: (a) l'errore è qualificabile come imperizia nella fase esecutiva; (b) ha rispettato le linee guida adeguate al caso concreto, così come previste dal Sistema Nazionale Linee Guida ex art. 5, L. 24/2017. La non punibilità non opera per negligenza o imprudenza.
Responsabilità disciplinare: La formulazione di un referto erroneo con conseguente danno al paziente integra violazione degli artt. 3 e 26 del Codice di Deontologia Medica (rispettivamente, dovere di competenza e obbligo di qualità della prestazione professionale).
Responsabilità dell'ortopedico
Responsabilità civile: L'ortopedico risponde ai sensi dell'art. 7, commi 1 e 3, L. 24/2017 in base al medesimo schema contrattuale/extracontrattuale. La sua condotta deve essere valutata in relazione al principio di affidamento e ai suoi limiti.
La Cassazione, pronunciandosi specificamente su un caso di cooperazione multidisciplinare tra radiologi e chirurghi — in materia di gestione terapeutica di una neoplasia — ha confermato la responsabilità dei radiologi ed escluso quella dei chirurghi, affermando che il parametro di valutazione della condotta, implicante cognizioni settoriali eccedenti le comuni conoscenze scientifiche del professionista medio, "non può costituire criterio di valutazione dell'esattezza dell'adempimento nell'ambito della cooperazione multidisciplinare nell'attività medico-chirurgica, per la quale l'obbligo di controllo dell'errore altrui è esigibile se quest'ultimo è evidente e non settoriale" (Cass. Civ. Sez. III, n. 26307/2019).
Tuttavia, l'esclusione della responsabilità dell'ortopedico non è automatica. Permane in capo a lui un autonomo profilo di censurabilità qualora:
- Abbia operato senza adeguata valutazione clinica preoperatoria, affidandosi esclusivamente al referto senza correlazione con il quadro sintomatologico, in violazione dell'art. 5, L. 24/2017 e delle buone pratiche clinico-assistenziali;
- Il quadro clinico fosse incongruo rispetto all'indicazione chirurgica che emergeva dal referto, e tale dissonanza fosse percepibile dall'ortopedico medio;
- Abbia avuto la possibilità di visionare direttamente le immagini diagnostiche e abbia omesso di farlo, limitandosi alla ricezione acritica del referto.
In particolare, la giurisprudenza ha affermato che "il sanitario in posizione inferiore che ritenga che il trattamento terapeutico disposto dal superiore comporti un rischio per il paziente è tenuto a segnalarlo, esprimendo il proprio dissenso, o potrà essere ritenuto responsabile dell'esito negativo del trattamento." Per analogia, l'ortopedico che percepisca (o dovesse percepire) un'incongruenza tra dato clinico e indicazione radiologica non può limitarsi all'affidamento acritico.
Responsabilità penale: Qualora l'errore radiologico fosse settoriale e non percepibile dall'ortopedico, questi beneficia del principio di affidamento e non risponde ex art. 113 c.p. per la condotta colposa del radiologo. La Cassazione penale, Sez. IV, n. 33619/2006, ha confermato la responsabilità dei soli anestesisti per un errore di intubazione, escludendo quella del chirurgo capo-équipe, in ragione del fatto che "l'errore, anche se definito banale, concerneva l'attività anestesiologica, non percepibile sulla base delle conoscenze mediche generiche e specialistiche del chirurgo."
Per contro, se l'ortopedico ha omesso una valutazione clinica autonoma che avrebbe potuto rivelare l'errore, risponde a titolo di cooperazione colposa ex art. 113 c.p. per la propria condotta omissiva.
Responsabilità disciplinare: L'omissione di correlazione clinico-radiologica preoperatoria costituisce violazione delle buone pratiche clinico-assistenziali e del dovere deontologico di diligenza qualificata.
ERRORI DA EVITARE
Per il radiologo:
- Formulare referti in assenza di adeguato studio delle sequenze disponibili;
- Non segnalare i limiti del referto (artefatti, qualità dell'immagine, necessità di approfondimento);
- Non correlare i reperti con i dati clinici forniti nel quesito radiologico.
Per l'ortopedico:
- Operare in assenza di correlazione tra referto e quadro clinico-sintomatologico;
- Non visionare direttamente le immagini diagnostiche quando disponibili, limitandosi alla sola lettura del referto;
- Non documentare in cartella clinica il ragionamento clinico preoperatorio e la valutazione dell'indicazione chirurgica;
- Omettere di richiedere un secondo referto o un consulto specialistico radiologico quando il quadro clinico e quello radiologico siano incongruenti.
Sul piano documentale:
- L'assenza di documentazione che attesti la correlazione clinico-strumentale preoperatoria aggrava la posizione dell'ortopedico in sede probatoria: la cartella clinica costituisce atto pubblico ex art. 2700 c.c. (se redatta in struttura pubblica) e la lacuna documentale si ritorce contro il sanitario tenuto a provare il corretto adempimento ex art. 1218 c.c.
QUADRO NORMATIVO
- Art. 7, commi 1 e 3, L. 24/2017 (Gelli-Bianco): struttura risponde ex artt. 1218 e 1228 c.c. (contrattuale); esercente risponde ex art. 2043 c.c. (extracontrattuale).
- Art. 5, L. 24/2017: obbligo di attenersi alle linee guida iscritte nel SNLG e alle buone pratiche clinico-assistenziali; parametro per la valutazione della colpa.
- Art. 590-sexies c.p.: causa di non punibilità per imperizia del sanitario che abbia rispettato linee guida adeguate al caso concreto. Inapplicabile alla negligenza e imprudenza.
- Art. 113 c.p.: cooperazione nel delitto colposo; necessaria per fondare la responsabilità penale concorrente nell'équipe. Opera solo in presenza di consapevolezza di agire insieme verso un fine comune.
- Art. 2055 c.c.: responsabilità solidale dei coautori del danno verso il paziente; salvo il diritto di regresso tra coobbligati nella misura del rispettivo contributo causale.
- Art. 2055, commi 2 e 3, c.c.: azione di regresso del coobbligato che abbia risarcito l'intero danno verso gli altri corresponsabili; ripartizione in proporzione alla gravità della colpa.
- Art. 1176, comma 2, c.c.: diligenza qualificata del professionista; parametro differenziato per radiologo (standard dello specialista in radiologia muscoloscheletrica) e ortopedico (standard dell'ortopedico medio).
- Art. 2236 c.c.: limitazione di responsabilità a dolo e colpa grave per prestazioni di speciale difficoltà tecnica; applicabile solo alla componente di imperizia.
- Artt. 589 e 590 c.p.: omicidio colposo (reclusione da 6 mesi a 5 anni) e lesioni colpose gravi/gravissime; fattispecie di riferimento per l'illecito penale.
- Art. 43 c.p.: definizione degli elementi della colpa (negligenza, imprudenza, imperizia; inosservanza di leggi, regolamenti, ordini, discipline).
- Art. 40 c.p.: rapporto di causalità; co. 2: equivalenza causale per condotte omissive.
- Art. 2700 c.c.: efficacia probatoria della cartella clinica redatta in struttura pubblica.
- Art. 1218 c.c.: onere probatorio del debitore in sede contrattuale; la struttura deve provare l'esatto adempimento o la causa non imputabile.
- Art. 2697 c.c.: onere della prova; il paziente allega l'inadempimento, la struttura/il medico provano l'adempimento diligente.
- Cass. Civ. Sez. III, n. 26307/2019: in cooperazione multidisciplinare radiologo-chirurgo, l'obbligo di controllo dell'errore altrui è esigibile solo se l'errore è evidente e non settoriale; errori richiedenti cognizioni specialistiche radiologiche non fondano responsabilità del chirurgo.
- Cass. Pen. Sez. IV, n. 33619/2006: il chirurgo non risponde dell'errore dell'anestesista se l'errore era settoriale e non percepibile con le comuni conoscenze mediche del chirurgo medio.
- Cass. SU n. 577/2008: ripartizione dell'onere della prova nella responsabilità contrattuale sanitaria.
STRATEGIE DIFENSIVE
Per il radiologo: La difesa deve dimostrare, attraverso perizia medico-legale radiologica, che: (a) le immagini presentavano caratteristiche di difficile interpretazione, tali da giustificare l'applicazione dell'art. 2236 c.c.; (b) l'errore, ove commesso, non era frutto di imperizia grossolana ma di una valutazione diagnostica tecnicamente sostenibile; (c) il quesito radiologico formulato dall'ortopedico era incompleto o non adeguatamente orientato, configurando un concorso nel danno ex art. 1227, comma 1, c.c.
Per l'ortopedico: La difesa deve ancorare la propria posizione alla distinzione settoriale/non settoriale dell'errore radiologico, documentando: (a) che il referto proveniva da uno specialista radiologo competente, sulle cui valutazioni era legittimo fare affidamento; (b) che nella cartella clinica è documentata una valutazione clinica preoperatoria autonoma e completa, congruente con l'indicazione chirurgica; (c) che il quadro clinico non presentava elementi di dissonanza rispetto al referto tali da imporre una verifica aggiuntiva. La citata Cass. Civ. n. 26307/2019 costituisce il principale precedente a supporto della tesi difensiva.
Qualora entrambi i sanitari operassero in struttura pubblica, nella fase di rivalsa della struttura ex art. 9, L. 24/2017, la responsabilità erariale sarà accertata individualmente dalla Corte dei Conti con il principio di parziarietà e personalità, graduando il contributo causale di ciascuno secondo il proprio ruolo.
Disclaimer: Il presente materiale non costituisce consulenza medico-legale. Per approfondimenti e chiarimenti rivolgersi a specialisti del settore.
Approfondimenti disponibili:
- Analisi del nesso causale con i criteri applicabili al caso (standard "più probabile che non" in civile e Franzese in penale, con problematiche specifiche del nesso causale nelle omissioni diagnostiche).
- Parametri per la quantificazione del danno differenziale (distinzione tra danno imputabile all'errore diagnostico e danno da intervento chirurgico comunque necessario).
- Template di quesito peritale per CTU in caso di contenzioso da errore diagnostico in cooperazione multidisciplinare.
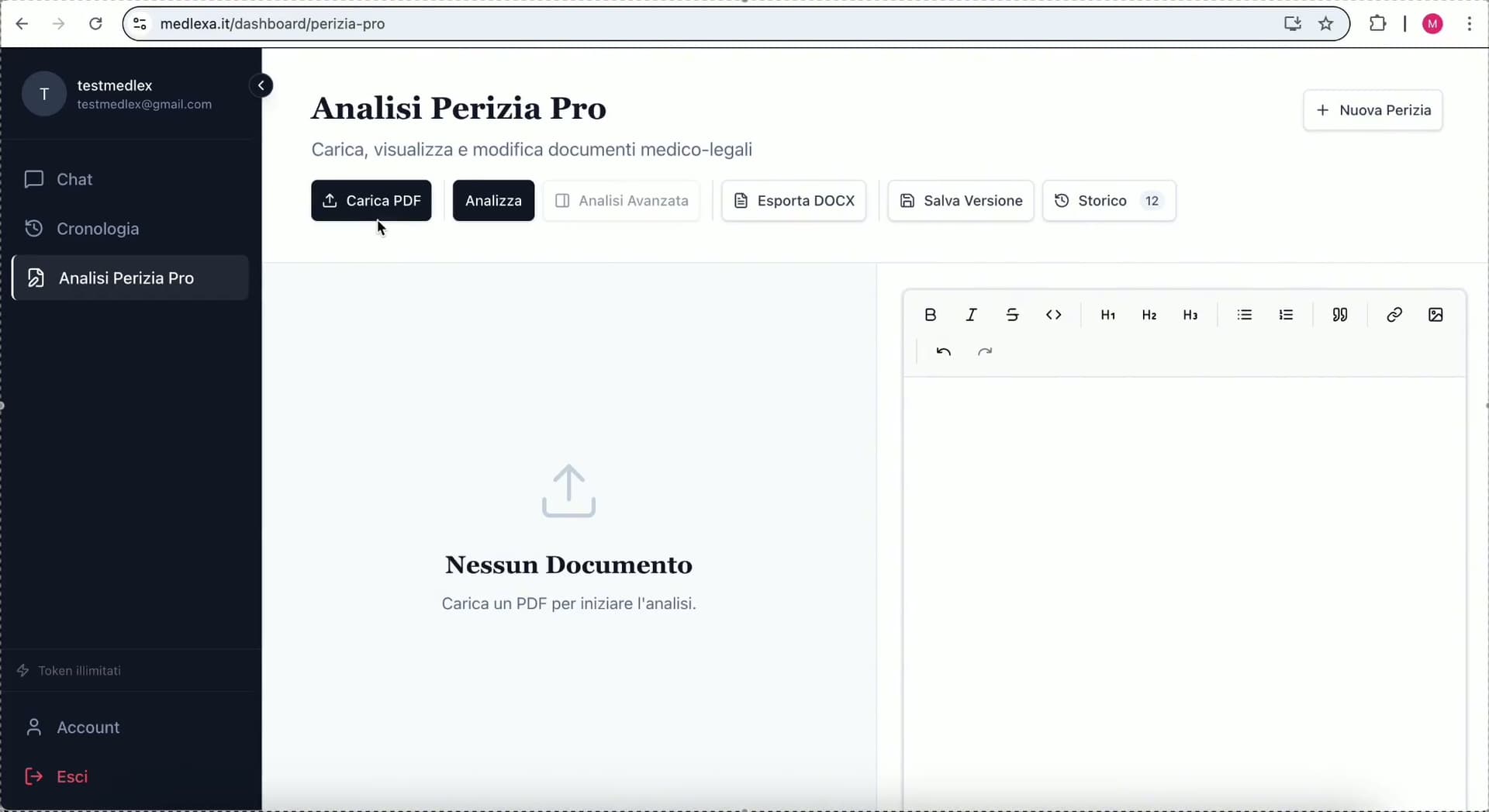
Analisi Perizia Pro
Identificazione automatica errori metodologici e supporto contro-deduzioni
Contattaci
Siamo qui per aiutarti. Scrivici per qualsiasi domanda o supporto.
Inviaci un'email per assistenza, domande tecniche o informazioni generali.
info@medlexa.itCome possiamo aiutarti
Problemi di accesso, errori tecnici o difficoltà nell'utilizzo della piattaforma.
Domande su piani, fatturazione, upgrade o cancellazione dell'abbonamento.
Idee per migliorare MedLexa o richieste di nuove funzionalità.
Lunedì - Venerdì: 9:00 - 18:00 (GMT+1)
Email ricevute fuori dall'orario di lavoro verranno evase il giorno lavorativo successivo
Pronto a Trasformare il Tuo Lavoro?
Inizia oggi con 7 giorni di prova gratuita. Annulla prima della scadenza senza alcun addebito.